「子宮収縮薬のところで、6例全てがガイドラインを守っていないとセンセーショナルに書くのがいいのか。子宮収縮薬は半分ぐらいの症例で使っている。(中略)書き方によってはいたずらに患者さんの不安をあおり、医療現場で使いづらくなる」(産科医会を代表する委員)
「もう40年以上、子宮収縮薬の使い方を守れと医会や学会が言ってきたがこの状態。いまだにこれだけ守られていないということをぜひ書いてほしい。医師が使いにくくなるという議論が再発防止よりも優先することはあり得ない」(筆者)
2009年1月1日から始まった産科医療補償制度。一分娩あたり3万円の掛け金を集め、出産時の医療事故で赤ちゃんが重度の脳性麻痺になった場合に、医療機関に過失があるかどうかに関係なく3000万円の補償金が支払われる制度だ。公益財団法人の日本医療機能評価機構が運用しており、これまでに240件以上が補償対象となった。
画期的な原因分析と再発防止 この制度の特長は、日本で初めて、全ての補償対象事例の原因分析と再発防止の議論を、専門家の入った第三者委員会で行っていることだ。現在、既に約80件の重度脳性麻痺事例の原因分析が終わっている。10年末までに原因分析が終わった最初の15件について、再発防止のための議論を行い、11年8月、「第1回産科医療補償制度再発防止に関する報告書」を公表した。その最終的な文言をめぐる議論の一部を要約したのが冒頭のやりとりである。
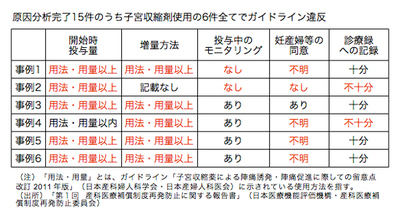
脳性麻痺との因果関係は不明であるものの、15件のうち、子宮収縮薬が使用された6件全てで、投与量がガイドラインよりも多かった。さらに、投与している間の胎児の心拍数監視(モニタリング)や、薬の使用についての同意取得が不十分な事例が散見された(下表参照)。
子宮収縮薬は、陣痛が起こっていない妊婦に陣痛を起こすために使用する場合には「陣痛誘発剤」、既に起こっている陣痛を強めるために使用する場合は「陣痛促進剤」と呼ばれている。過去には、「子宮口を軟らかくする薬です。1時間おきに1錠飲んで下さい」「血管確保の目的で点滴をします」などの説明だけで、妊婦が知らない間に投与されていた例や、医療機関側が都合のよい日時に出産を終わらせるために使用する例もあった。この薬による事故や使い方に関する問題点については、再三議論され、報道されてきた。