本稿では抗うつ薬が直ちに悪いと主張するつもりはない。「薬が必要な患者は確かにいる。多剤であっても合理的であれば問題ない」(田島氏)し、「医師が適切な知識のもとで使えば、過度に副作用に脅える必要はない」(宮岡等・北里大学医学部精神科教授)からである。だが、精神科医によって処方の仕方に“ばらつき”があるのも事実。宮岡氏は「うつ病の症状だけでなく、生活環境やもともとの性格など、詳しく尋ねてはじめてそのうつ病に薬物療法がどの程度必要かが分かる。精神科医にはその能力が不可欠」と強調する。
“ばらつき”はなぜ起こるのか
こうした“ばらつき”には、医療界の中でも批判がある。「本来、十分な休養を取れば治る患者に不必要な薬物療法を続ける医師がいる」(宮岡氏)ことや「短時間の診察で、うつ病の回復を妨げている寝不足や暴飲暴食といった生活習慣の問題などに目が向かず、安易に薬に頼る医師がいる」(井原裕・獨協医科大学越谷病院こころの診療科教授)との事例が後を絶たないからだ。
井原氏はその原因の一つに、精神科医が育っていく過程で受けるトレーニングをあげる。「全員がうつ病に関して、体系的に学んでいるわけではない。精神科医の多くは大学卒業後、精神科病院で薬物治療が必要な統合失調症の患者など、入院治療を中心に経験を積む。それと同じ感覚で、薬だけでうつ病を治してしまおうとする傾向がある」。
さらに取材を通じて浮かび上がってきたことは、名医とされている医師たちですら、うつ病治療について“ばらつき”があることだ。たとえば、理想とする診察時間に大きな違いがあり、抗うつ薬も「必要」「不必要」に分かれる。うつ病になれば「休職させる」、「基本は休職させずに治す」など対処に相違もある。どの医師の治療が標準なのか、判断することは簡単ではない。
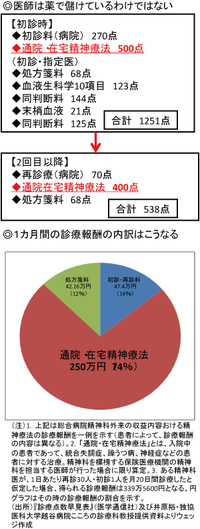 医師は薬で儲けているわけではない
医師は薬で儲けているわけではない拡大画像表示
もちろん精神医学は難しい領域である。他の診療分野のように、症状に対応した標準的治療法を確立しにくい面があることは否定しない。だが、「精神医療はあまりにEBM(エビデンスに基づく医療)が確立されていない診療分野のひとつ」(仙台市にあるいずみの杜診療所の精神科医・山崎英樹氏)である。そのうえで、「うつ病治療に関して教科書レベルの原則すら守らない医師がいる」(宮岡氏)。その結果「相性の合う医師に巡り逢えず、(何度も病院を変える)ドクター・ショッピングが起こり、かえって病気が長期化する患者も少なくない」(石蔵文信・大阪大学大学院准教授)。
加えて、これほど治療にばらつきがあり、EBMの確立されていない精神医療と、診療報酬制度の食い合わせの悪さという問題も見逃せない。精神科に限らず診療報酬は、医師の技量や経験年数とは無関係に、画一的に出来高払いで支払われる制度だからだ。
円グラフを見てほしい。通院・在宅精神療法と呼ばれる、いわば「問診」に対する報酬が7割を占めており、精神科医は決して薬で儲けているわけではない。また、初診は500点だが、再診の場合、30分以上の診察で400点、5~30分未満は330点となる。1点10円なので、時間をかけても、報酬はわずか700円しか違わない。病院経営を考えれば、薬物療法を中心にし、短い時間で診察を済ませ、回転率を上げるという「経済原理が働きやすくなってしまう」(宮岡氏)ことにつながりやすい面は否めない。井原氏は自戒を込めてこう語る。「7割の収入を精神療法から得ているのだから、精神科医は技術料に見合うだけの意味のある面接をするべきではないのか」。

















