まず膨大な費用がかかる。薬剤(治験薬とプラセボ)の管理、スタッフの配置、データのモニタリングなどを含め、合計数千万円〜数億円の費用がかかることも珍しくない。そのため、研究資金獲得をめぐって資金力のある企業などとの利益相反が問題となることがある。
研究期間の限界もある。今回の研究は観察研究だから43年間も追跡調査ができたが、RCTなら10年続けるだけでも資金的・物理的に極めて困難だ。特に、認知症のような発症も経過も長期にわたる状態を研究する場合には大きな課題となる。
ちなみに、認知症の治療薬レカネマブについて実施された代表的な治験の研究期間は18カ月だった。これで十分なのか、悩ましいところである。
④ 稀な事象や副作用の壁
RCTは通常、数百人から数千人を対象とするが、これでは不十分な場合がある。1万人に1人しか起きないような稀な副作用は、数千人規模のRCTでは検出できない。これらは薬が発売された後の「市販後調査(観察研究)」で初めて明らかになることが多い。
さらに、患者数そのものがごく少ない希少疾患では、ランダムにグループ分けするだけの母集団を確保することができない。
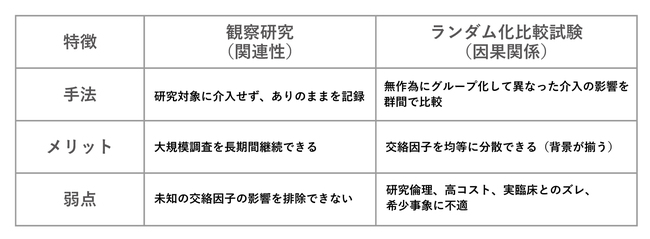
以上述べた観察研究とRCTの特徴を比較すると次のようになる。
これからの臨床研究の方向性
「臨床研究って、私たちの業界と似ていますね。アパレルって、既製服を量産しているけれど、着こなしやスタイリングを提案することで、唯一無二の『その人らしさ』という付加価値が加えることができます。臨床研究のエビデンスも、集団から得られるプロダクトだけど、先生は目の前にいる個々の患者さんにそれをどう使ったら最適なのかを考えている」
「なるほど、そうですね。個々の患者さんにとっての最適解を見つけるために、日々の診療の中で蓄積されたリアルワールドのデータや、人間の心の動きを理解する質的研究を組み合わせることも、今後の臨床研究の方向性です。例えば、T.C.さんの目下の問題である高血圧であれば、RCTは薬の効果を調べますが、質的研究では『なぜ薬を飲み忘れるのか』を理解するヒントを得ることができます。日常生活の中での心身の膨大なデータをスマートウォッチで収集したり、アプリの利用で生活習慣改善への行動を促すこともできるでしょう」