介護保険の創設時に厚労省が喧伝した「在宅重視」の掛け声は浸透したが、肝心の在宅サービスが追い付いていない。小規模多機能型居宅介護や定期巡回随時対応訪問介護看護を手掛ける事業者は少ない。
その結果、施設選択に向かわざるを得ない。施設での個室化が広がり、「第2の自宅」という意識が利用者に高まったこともある。
「病院第一」から「在宅重視・自然死志向」への意識転換が起こり、「在宅」の延長として「施設入居」が選ばれた。これが介護保険施行後に、死に場所が病院から施設へ移りつつある背景である。
そして、なんといっても本人や家族が老衰死を歓迎し始めたことが決定的な要因だろう。管につながれた延命治療より、「生き切って命を閉じる大往生」を選び出した。
看取りに立ち会う医師の多くから「病名よりも大往生とされる方が遺族に受け入れられるようになった。昔は病名に拘っていたのに一変した」という声が聞かれる。こうした要因が重なり施設での老衰死が増えている。
他に病名がない時のみ「老衰死」
現場の実情を勘案すると老衰死が死因の10%台というのは少な過ぎる。首を傾げざるを得ない。そこで 人口動態統計を点検した。
死亡診断書の死因欄はアイウエの4つの枠がある。(ア)には「直接死因」を、(イ)には「アの 原因」を、(ウ)には「イの原因」を、(エ)には 「ウの原因」をそれぞれ記入する。
例えば、ア欄 に心筋梗塞、その原因としてイ欄に脳梗塞と書く。さらに、脳梗塞の原因があればウ欄に記入する。記入マニュアルには、死亡統計を作成する際には、「最下欄の病名を死因とする」とある。
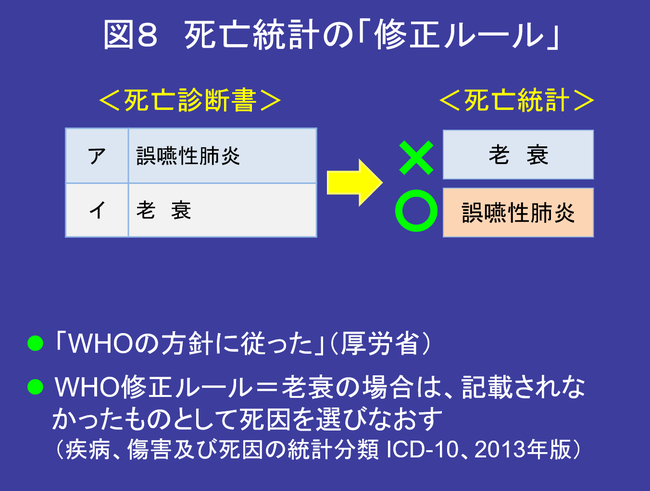
ところが、最下欄に老衰や多臓器不全、呼吸困難などが記入されている場合は、「修正ルール」が適用され、その上の欄の病名が死因となる(図8)。驚くべきことだ。
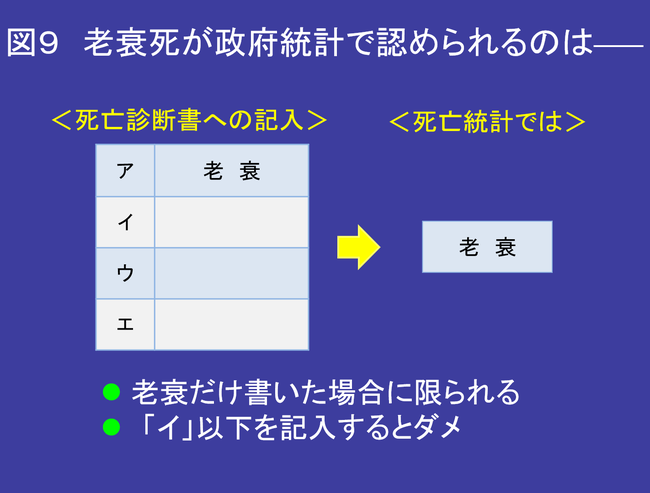
これでは、老衰死の集計数が減ってしまう。老衰が統計上の死因として認められるの は事実上、ア欄に老衰と書かれ、イ欄以下が空白の場合だけである(図9)。
さらに不思議なのは、同マニュアルに「老衰から他の病態を併発した場合は、医学的因果関係に従って記入する」とあり、老衰のほかの病名を書くべきと指導している。その事例として、ア欄に 誤嚥性肺炎、イ欄に老衰とある。 つまり、医師が「年齢からみると老衰死だが、直接の死因は嚥下力の衰弱かな」と判断し、誤嚥性肺炎と書き込むと、死因統計では老衰でなくなってしまう。