2019年の大晦日に世界保健機関(WHO)に報告された新型コロナウイルス感染症は、わずか2週間足らずで原因ウイルスSARS-CoV-2の全DNAの塩基配列が特定された。さらに、その後次々と新型コロナウイルスワクチンが開発され、そのうち幾つかは大規模な臨床試験(治験)で極めて有効なことが証明された。わずか1年足らずのうちに各国で承認・実用化するに至った。
世界各国で広く接種されているのは、米ファイザー・独ビオンテックや米モデルナが開発したmRNAワクチン、それに英アストラゼネカ・オックスフォード大学、露ガマレヤ研究所、米ジョンソン・エンド・ジョンソンとヤンセンが開発した遺伝子組み換えアデノウイルスを用いた「ウイルスベクターワクチン」だ。mRNAワクチンの実用化は今回が初である。
一方で、世界でも十数カ国しかない創薬国の一つである日本の国産ワクチンの開発は遅れ、実用化の目処は全く立っていない。
このような状況に対して、「今さら国産ワクチンを開発しても遅い」「アメリカはワープスピード作戦で大量の資金投入を行ったからだ」などといった批判が見られるが、矮小化した議論だと言わざるを得ない。むしろ、国民の命を守り、安全保障上重要で経済課題でもあるワクチンの開発・生産でなぜ日本が出遅れているのか、その要因を国民が正しく理解した上で、今後の体制整備のあり方を議論し実行することが急務である。
まず我々が認識すべきことは、今回のワクチンは決して降って湧いたようなものではないことだ。従来タイプのウイルスワクチンは、①弱毒化した生きたウイルス(生ワクチン)、②ホルマリン処理などで感染性をなくしたウイルス(不活化ワクチン)、③遺伝子組み換えで作成したウイルス蛋白(組み換え蛋白ワクチン)が中心だった。
①は安全性の面での懸念があり、②・③は有効性が不十分なことがあった。特にインフルエンザや百日咳のような呼吸器感染症のワクチンは、有効性に課題が残る。その中にあって、新型コロナウイルスワクチン、特にmRNAワクチンでは発症予防効果が約95%という有効性の高いワクチンがあらわれた。これはひとえにmRNAワクチンやウイルスベクターワクチンというイノベーションが起きたためだ。
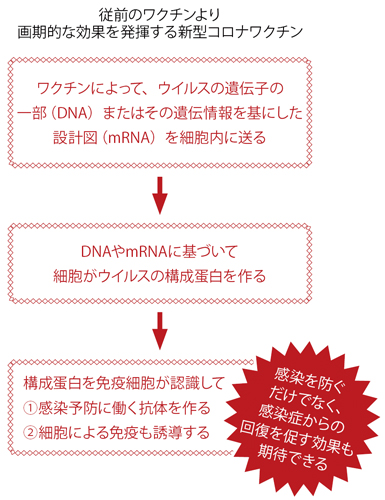
これらのワクチンは、ウイルスそのものを人体(細胞)に送るのではなく、ウイルスの遺伝子を解析して、その一部(DNA)またはその遺伝情報を基にした設計図(mRNA)を細胞内に送り込み、それに基づいて細胞がウイルスの構成蛋白を作る。この形で作られたウイルス蛋白を免疫細胞が認識すると、感染予防に働く抗体を作るだけではなく、感染症からの回復に重要な細胞性免疫も誘導できる。先述した①・②・③のワクチンの有効性と安全性を併せ持った、画期的なものだ。
イノベーションが
起きたワケ
実はmRNAワクチンの開発の歴史は約30年にも及ぶ。当初から興味深い発想だと捉えられたものの実現に至らなかったのは、「mRNAという設計図を細胞に運ぶ」ためには数々の高いハードルを乗り越える必要があったからだ。
まずmRNAは非常に不安定であり、活性を保ったまま細胞内に導入することが難しい。だからこそマイナス70度以下の超低温で保管し、解凍後は揺らしてはならないなど、従来のワクチンに比べ、取り扱いが面倒なのだ。また、当初実験室で合成したmRNAは蛋白の設計図としての機能が不十分で、かつ細胞内に導入されると「異物」と認識され壊されてしまった。
これらの課題は、 化合物の構造を変えたmRNAを脂質ナノ粒子に包むことで保護し、細胞内に導入しやすくするなどによって克服された。これらの技術革新により実用化が期待されるようになり、mRNAワクチン開発のためビオンテックとモデルナが設立され、これまでにも狂犬病やインフルエンザなどのワクチンへの応用が進められていた。そのタイミングで、新型コロナのパンデミックが起こったのだ。
mRNAワクチンの別の利点は、低コストで迅速な生産が可能なことだ。相手とするウイルスのmRNAの合成は日単位で可能で、それを「搭載」したワクチンが工場から出荷されるのは週単位というスピードだ。これは発育鶏卵を用いたインフルエンザワクチンの完成に半年もかかることと比較すると、驚異的な速さだ。
こうした画期的なワクチンの実用化には、当然ながら基礎研究に多額の予算が必要だ。加えて、候補となるワクチン誕生後も、その有効性と安全性を確かめるため、大規模な治験が不可欠であり、さらなる巨額な資金が必要である。そうした投資をした挙句にワクチンが認可されなかったら、会社としては大損だ。そのため、豊富な資金力を持つ製薬会社しか手を出せない上、国の手厚い支援と保証がない限り、実用化は困難である。
今回アメリカとイギリスはそれを見事にやり遂げた。米保健福祉省の生物医学先端研究開発局(BARDA)はモデルナ1社への支援のみでも、20年12月までの時点で4000億円超の予算措置を行っている。支援のみならず、ワクチン認可に求められる手続きを効率的にすることで「ワープスピード」でのワクチン誕生となった。
翻って日本はどうか? 日本医療研究開発機構(AMED)が新興・再興感染症制御プロジェクトに充てた予算は19年度でわずか64億円、その中でワクチン開発に使われたのはごく一部にすぎない。新型コロナ対策で急遽、研究支援が進められ、ワクチン開発に対しても約600億円の予算がつき、現在28のプロジェクトが動いているが、先述のモデルナへの支援と比較しても、その差は歴然としている。